頚椎後弯症(首下がり症候群)について
首下がり症候群とは
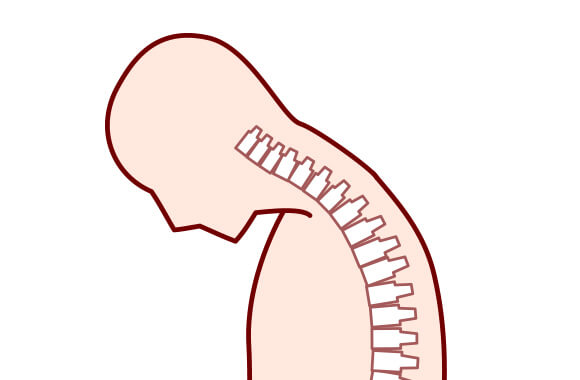
首下がり症候群とは「重力に抗して頭部を挙上維持できない」という症状を呈する疾患群のことです。立位や座位で頭部が前方に垂れ下がり、体幹に対して頚椎の著しい後彎姿勢を呈し、顎が胸につくような“Chin on chest”の姿勢になります。
症状
頭部が垂れ下がることで前方を注視することが難しくなり(前方注視障害)、歩行の際にぶつかりやすくなることがあります。また、体幹と頭部の重心線が大きくずれることで、歩行時のバランスがとりにくくなり、歩幅の狭いゆっくりとした歩行になります(歩行障害)。バランスをとるために、腰や腿に手を当てながらの歩行になることがあります。
また、頚椎後彎姿勢により脊髄が圧迫されて、手指の細かい動作がしにくい、上下肢の筋力低下やしびれなどの症状(脊髄症状)を生じることもあります。そして、整容状の理由から、人と会うなどの社会活動を制限する方もいます。このような症状から、日常生活動作(ADL)や生活の質(QOL)を著しく低下させます。
原因
首下がり症候群の原因として、さまざまな疾患や病態が報告されています。後頚部の筋力低下を引き起こす重症筋無力症や多発筋炎などや姿勢反射障害(錐体外路症状)を引き起こすパーキンソン症候群などがあります。
①筋力低下をきたす病態
- 重症筋無力症
- 筋委縮性側索硬化症(ALS)
- 多発筋炎/皮膚筋炎
- 甲状腺/副甲状腺機能低下症
- 急性低カリウム血症
- 慢性炎症性脱髄性多発神経炎 など
②錐体外路症状をきたす病態
- Parkinson病/症候群
- 多系統萎縮症
- 脊髄小脳変性症 など
③脊椎病変
- 頚椎手術後、成人脊柱変形症 など
④その他
これらの疾患や病態を除外して初めて、脊椎病変としての首下がり症候群として、治療を行います。なお、頚椎後方手術後に首下がり症候群をきたすこともあります。
治療
原因となる病態が診断されれば、その治療を行います。脊椎病変と診断されれば、まずは装具療法やリハビリ治療などから開始します。発症数ヶ月以内で、脊椎全体のバランスが保たれていれば、これらの治療(保存的治療)で改善することもあります。
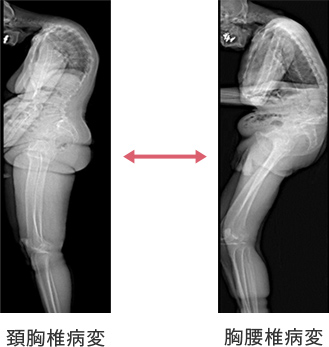
それでも改善しない場合に、手術治療を検討します。その際には、立位での全脊椎アライメントを評価し、脊椎での主病変の診断を行います。頚椎から上位胸椎病変と胸腰椎病変のふたつに大きく分類されます。そして、首下がり姿勢が仰臥位で改善するかどうかで、頚椎での柔軟性の有無を評価します。
(図1)
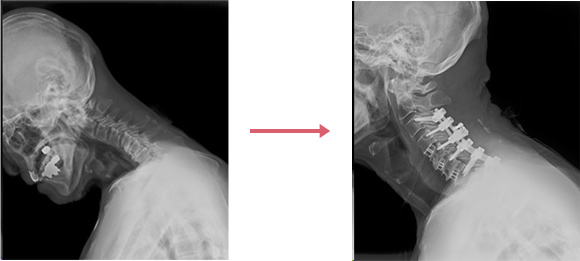
(図2)
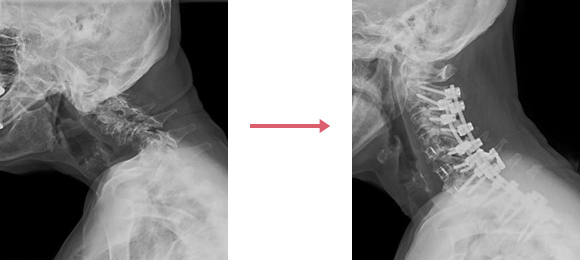
(図3)
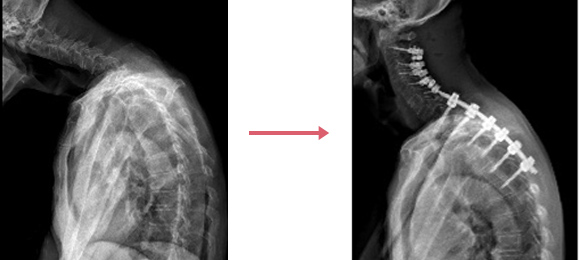
これらの評価をもとに、脊椎矯正固定術の範囲と方法を決定します。多くは多椎間の頚椎前方固定術と頚椎から上位胸椎にかけての後方固定術を行います(図1、図2)。骨粗鬆症がなく脊椎全体のバランスが比較的保たれていたり、前頚部への放射線治療歴があったりした場合には、後方固定術のみを行います(図3)。
また、柔軟性のない変形を認める場合には、後方から椎体を部分的に削除する”骨切り術”を行って、変形の矯正を行います。なお、主病変が胸椎・腰椎であれば、その範囲での脊椎矯正固定術を行います。
そして、安全に手術操作を行うために、頚椎椎弓根スクリューを挿入する際での術中ナビゲーションシステムの使用や脊椎矯正時の術中神経モニタリングで脊髄機能の確認などを行います。また、術後の嚥下障害を予防するために、過度の頚椎前彎形成を避けたり、術前の嚥下機能評価を行ったり、可能であれば固定範囲の頭側端をC3にしたりなどの工夫を行っています。
また、脊椎病変での首下がり症候群は高齢の方に多く、手術では広範囲の矯正固定術を行うため、手術前に骨密度の評価を行います。骨密度の低下があれば、手術の数ヶ月前から骨形成促進剤などで骨粗鬆症の治療を開始します。
参考文献
Clin Spine Surg 2019;32:423-9
J Orthop Surg (Hong Kong) 2020;28:1-7
J Spine Res 2021;12:917-25
JBJS Case Connect 2022;12:e22.00280
Eur Spine J 2023;32:1275–81


